El Ministerio de Salud de la Nación alertó sobre un aumento de casos de Streptococcus pyogenes, también conocida como Streptococcus del grupo A, que es la causa bacteriana más frecuente de la faringitis aguda y algunas infecciones cutáneas. En lo que va del año, en el país se confirmaron 118 casos de infección invasiva producidos por ella, y 16 pacientes fallecieron.
Comparado con años anteriores (período 2019-2022), el número de casos de infección invasiva por Streptococcus pyogenes experimentó un aumento alarmante en 2023, representando un incremento del 281% en relación a los registros de hace cuatro años.
Como era de esperar, la noticia generó temor en la población, mucho más teniendo en cuenta que la circulación de esta bacteria se suma a la de los virus de la gripe, de la Covid-19 y de la bronquiolitis.
Según advierten los médicos consultados, más que preocuparse, hay que ocuparse. Lo primero es informarse. Un dato muy importante a tener en cuenta es evitar compartir espacios cerrados. Esto eleva el riesgo de contagio de distintas infecciones, como las que están asociadas con esta bacteria, que se propaga a través de las partículas de saliva en la tos y los estornudos, e incluso al hablar. También se transmite por contacto directo con alguna herida en una persona infectada.
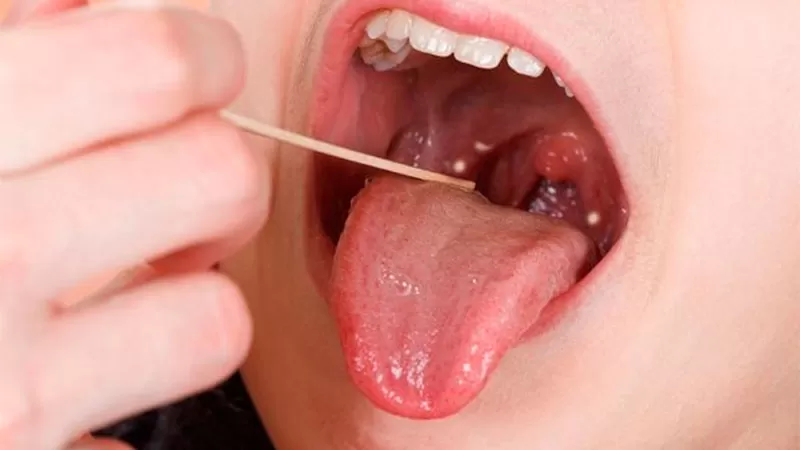
El Streptococcus pyogenes se trata de una bacteria Grampositiva. Además de la faringitis aguda, comúnmente puede originar otitis o distintas infecciones cutáneas como la escarlatina. En ocasiones, puede presentarse como una forma grave o una enfermedad invasiva, que puede causar condiciones potencialmente mortales.
Según explica a LA GACETA el asesor de Enfermedades Respiratorias del Ministerio de Salud de la Provincia, Ernesto José Ways, la bacteria se vuelve peligrosa cuando pasa a la sangre. Entonces, se puede distribuir en cualquier órgano y causar una sepsis.
¿De qué depende que este estreptococo tome un camino más amigable u otro más dañino? La respuesta aún no es demasiado concluyente, aunque hay algunas pistas. Ways dice que un motivo puede ser si el paciente está inmunocomprometido; es decir si tiene las defensas bajas porque tiene comorbilidades, por ejemplo.
Otra razón, explicada en el Boletín Epidemiológico Nacional en el cual se emitió el alerta, se relaciona al concepto de “factor gripal”. La Organización Mundial de la Salud lo describió así: es un aumento de la circulación de virus respiratorios y del riesgo de que se produzcan coinfecciones víricas, lo que puede aumentar a su vez el riesgo de desarrollar una enfermedad invasiva.
Según el Boletín Epidemiológico publicado el sábado, el estreptococo en cuestión causa 500.000 muertes anuales en todo el mundo.
 CONSULTA MÉDICA. Ante la aparición de síntomas como dolor de garganta o fiebre, hay que ir al consultorio.
CONSULTA MÉDICA. Ante la aparición de síntomas como dolor de garganta o fiebre, hay que ir al consultorio.
¿Qué hacer ante esta enfermedad?, le consultamos a Ways. Lo más recomendable es evitar la automedicación y consultar cuanto antes al médico si la persona tiene los siguientes síntomas: fiebre, dolor de garganta, cefaleas, dolor abdominal, náuseas y vómitos, así como enrojecimiento de faringe y amígdalas.
Al tratarse de una bacteria, la enfermedad se trata con antibióticos, y se diagnostica mediante cultivos bacterianos. El período de incubación varía entre uno a tres días. El tratamiento es la penicilina, remarcó el especialista.
La mejor manera de prevenir la bacteria es lavarse las manos frecuentemente con agua y jabón, limpiar y ventilar todos los ambientes a diario, y en caso de toser o estornudar, hacerlo sobre el pliegue del codo o sobre un pañuelo descartable para evitar el contagios, ya que muchas personas son asintomáticas. También es esencial, ante cualquier síntoma, no asistir al trabajo y no salir de la casa salvo para ir al médico.
El mapa del país
Con respecto a los casos confirmados de infección invasiva en la Argentina, las notificaciones fueron continuas a partir de la semana 41 de 2022 hasta el presente, con dos picos identificados: uno hacia el final del año pasado y otro en la actualidad. Los chicos menores de 10 años constituyeron el grupo de edad más afectado.
Hasta ahora, 17 provincias notificaron casos confirmados de infección invasiva, con dos de ellos registrados en Tucumán. El resto del mapa se distribuye de la siguiente manera: Buenos Aires (35 enfermos), CABA (nueve contagios), Catamarca (uno), Chaco (seis), Chubut (10), Córdoba (dos), Entre Ríos (cuatro), Mendoza (cuatro), Misiones (uno), Neuquén (uno), Río Negro (nueve), San Luis (uno), Salta (uno), Santa Cruz (dos), Tierra del Fuego (10) y Santa Fé (20).
Las muertes confirmadas ocurrieron en Buenos Aires (cuatro), Chubut (dos), Mendoza (uno), Río Negro (dos), San Luis (uno), Santa Fe (tres) y Tierra del Fuego (tres).
Del total de casos fallecidos, uno corresponde al evento “Meningoencefalitis bacterianas” y 15 al evento “Otras infecciones invasivas bacterianas”. Entre los muertos con diagnóstico confirmado de infección invasiva, sólo tres tenían comorbilidades.